A psicodermatose é uma doença de pele causada por um componente psicológico, onde o individuo agride a si mesmo involuntariamente, sem perceber que está causando danos a própria pele. O sinal que mais caracteriza a doença é a irritação cutânea autoinfligida, mas o paciente também pode ter o costume de arrancar os cabelos e pelos do corpo.
Fatores isolados não desencadeiam a psicodermatose, e sim uma compilação de vários distúrbios como a ansiedade, o transtorno obsessivo-compulsivo (TOC), a depressão e o estresse pós-traumático. Se o indivíduo tiver predisposição genética, qualquer momento de estresse, como a demissão no trabalho ou a separação dos pais, por exemplo, pode desencadear reações como acne, vitiligo ou psoríase.
Embora não existam estatísticas mais precisas, os dermatologistas estimam que 3% da população mundial, ou seja, mais de 200 milhões de pessoas, é portadora de psicodermatoses. No Brasil, dados da Sociedade Brasileira de Dermatologia indicam que a cada três pacientes que apresentam um problema de pele, um deles possui problemas emocionais, como depressão, ansiedade e estresse, que explicam o distúrbio.
Na maioria das vezes, o médico começa a desconfiar de que se trata de psicodermatose quando a doença foge do controle do tratamento convencional. Nestes casos, cremes e pomadas já não surtem mais efeito. Além disso, não é todo paciente que tem consciência desta relação de causa e efeito. Muitos, inclusive, não querem admitir que o problema é de cunho emocional.
Tipos de psicodermatoses
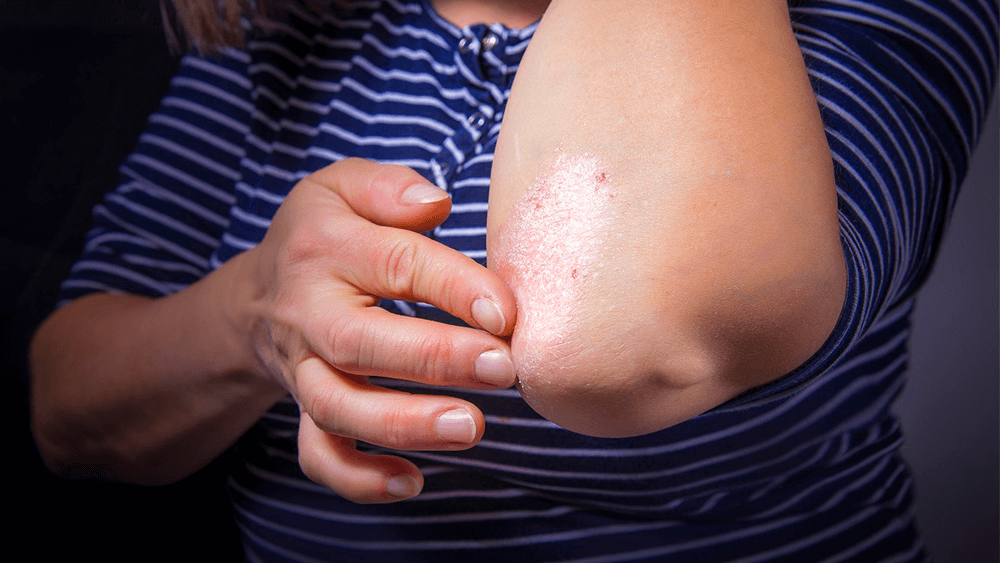
Os distúrbios psicofisiológicos são as alterações não relacionadas diretamente com a mente, mas cuja intensidade é fortemente influenciada por fatores psicológicos, principalmente tensão e ansiedade. Integram esse grupo a rosácea (caracterizada pela vermelhidão na face acompanhada de lesões), o vitiligo (manchas brancas provocadas pela ausência de pigmento da pele) e a psoríase (placas de cor avermelhada, descamativas e de evolução crônica, geradoras de coceira).

Também se enquadram no grupo a dermatite seborreica (mais conhecida por seborréia ou caspa, infecção crônica que se manifesta em locais do corpo nos quais existe maior produção de óleo ou a presença de um fungo), a dermatite atópica (manifestação alérgica, geralmente nas dobras dos cotovelos e joelhos), a alopécia areata (queda excessiva de cabelos ou pelos) e a urticária (coceira que causa caroços).
Os distúrbios psiquiátricos secundários são estados psicológicos motivados pela mudança estética produzida pela dermatose. É o que acontece principalmente no vitiligo e em todas as doenças que implicam desfiguração visível.
Já os distúrbios psiquiátricos primários são estados psicológicos que resultam em manifestações cutâneas autoinfligidas. Integram o grupo: a dermatite artefata (coceira da pele que provoca ferimento e induz o paciente a achar que as feridas são sintomas de doença), a ilusão de parasitose (o paciente tem a crença de que insetos percorrem o seu corpo e com isso arranca a pele com a intenção de pegá-los), a tricotilomania (compulsão em arrancar os cabelos ou pelos) e a acne escoriada (compulsão por espremer espinhas e cravos, causando feridas).

Sendo assim, os problemas psicológicos relacionados com a pele podem influir sobre o rumo da dermatose, originar uma dermatose ou surgir devido à presença de uma dermatose.
As consequências dos sintomas psicocutâneos, porém, vão além da superfície da pele, afetando a vida social da pessoa. Como são visíveis e todos podem vê-los, causam reações imediatas no ambiente e no cotidiano do paciente, podendo, inclusive, ser confundidas com falta de higiene, sujeira e com algo contagioso.
Prevenção e tratamento
Os remédios por via oral ou para uso tópico (loções, cremes e pomadas) são uma medida paliativa para combater as psicodermatoses. Em um primeiro momento, dão alívio imediato e ajudam o paciente a sair do círculo vicioso no qual o isolamento causa tristeza, que gera estresse, que debilita o sistema imunológico e torna o doente ainda mais suscetível às crises. Em longo prazo, porém, as doenças de pele requerem tratamentos mais prolongados e que não se restringem somente a consultas a dermatologistas e ao uso de fármacos, mas incluem também a mudança de hábitos e comportamentos.
O ideal é que o tratamento seja multidisciplinar, ou seja, dermatologista e psicólogo, afinal, é o psicólogo que vai ensinar ao paciente como enfrentar a real causa daquele problema, entrando em contato com seus próprios recursos e utilizando-se de técnicas efetivas que melhor se adaptam a ele e ao tipo de distúrbio presente.
Fontes:
http://www.ibacbrasil.com/noticias/enfermagem/psicodermatose-problemas-emocionais-desencadeados-na-pele
http://www.minhavida.com.br/bem-estar/materias/2090-entenda-o-que-e-a-psicodermatose
https://www.revistaplaneta.com.br/estresse-a-flor-da-pele/























