O transtorno bipolar é considerado um dos transtornos psiquiátricos mais graves devido à sua complexidade clínica, por envolver aspectos cognitivos, psicológicos, sociais, funcionais, até mesmo, neuroquímicos (Suppes & Dennehy, 2009). Além disso, é uma doença crônica e com elevados índices de comorbidade, prejudicando sensivelmente a qualidade de vida.
Segundo o Manual diagnóstico e estatístico de transtornos mentais, DSM -5, o transtorno bipolar é caracterizado por uma desregulação do estado de humor, que oscila entre o extremamente baixo – depressão – ao extremamente alto – mania e/ou hipomania. Um paciente que se encontra em episódio depressivo maior pode apresentar perda de interesse/prazer por quase todas as atividades durante pelo menos duas semanas; alterações no apetite ou peso, no padrão de sono e atividade psicomotora; diminuição da energia; sentimento de culpa e/ou desvalia; dificuldade para pensar ou concentrar-se ou tomar decisões; pensamentos recorrentes sobre a morte, ideação, planos ou mesmo tentativas suicidas (APA, 2014).
No polo oposto, o paciente em estado maníaco pode apresentar humor elevado, eufórico e irritável. O comportamento é marcado por ser excessivo, ele passa a fazer diversas atividades de alto risco; reduz drasticamente a necessidade de sono; tem delírios por grandiosidade ou autoestima inflada; apresenta fuga de ideias ou pensamentos acelerados; sua atenção é desviada muito mais facilmente por estímulos externos insignificantes e, também, há um aumento da loquacidade (pressão por falar). Ressalte-se que, para diagnosticar um episódio maníaco, deve haver graves prejuízos no funcionamento psicossocial do paciente, por exemplo, presença de sintomas psicóticos ou até mesmo internação.
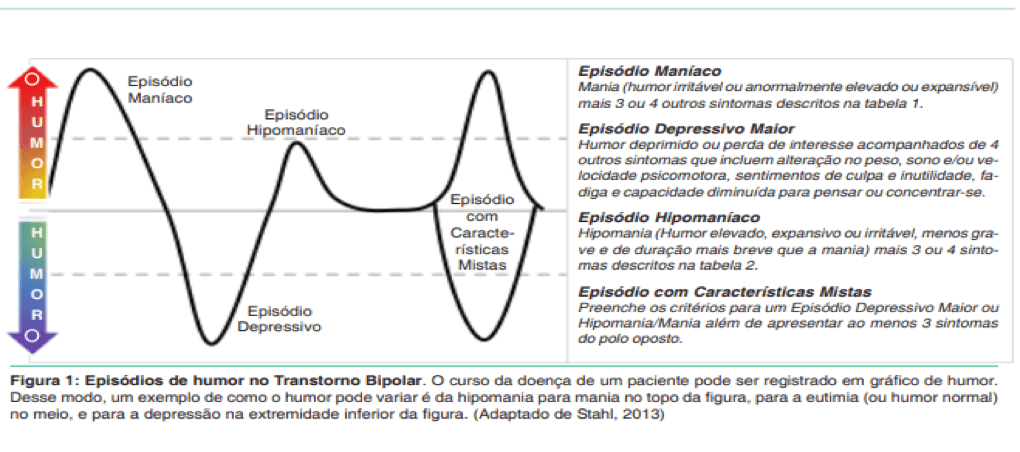
O DSM-5 faz distinção entre o transtorno bipolar de tipos I e II, sendo o tipo I caracterizado pela presença de episódios maníacos ou mistos sindrômicos completos e, no tipo II, haver pelo menos um episódio depressivo maior e um episódio hipomaníaco. O transtorno bipolar é comórbido com outras condições, algumas que fazem com que haja piora no prognóstico. Entre as principais comorbidades, destacam-se os transtornos de ansiedade, transtornos do déficit de atenção e hiperatividade, transtorno de oposição desafiante e transtornos relacionados ao uso de substâncias (Barlow, 2016).
Tratamento
O tratamento envolve farmacoterapia, psicoterapia e intervenções familiares. Atualmente, há estabilizadores de humor, anticonvulsivantes e antipsicóticos atípicos que aliviam os sintomas, controlam os episódios agudos e ainda ajudam a prevenir episódios futuros com duração ou gravidade maiores.
Ademais, a psicoterapia cognitivo-comportamental, como método de tratamento do transtorno em questão, tem por objetivo a psicoeducação, isto é, ensina aos pacientes e seus familiares e amigos sobre o transtorno, seu tratamento e dificuldades associadas à doença; facilita a cooperação e o engajamento no tratamento; atua como suporte no enfrentamento das situações de estresse que podem interferir no tratamento ou precipitar episódios de mania ou depressão; ensina habilidades de solução de problemas; promove o treino de comunicação; realiza intervenções e ensina o paciente a realizar o automonitoramento do humor e reestrutura crenças e esquemas cognitivos (Neto, 2004).
Referências:
APA (2014). Manual Diagnóstico e Estatístico de Transtornos Mentais. 5ª ed. Porto Alegre: Artmed.
Barlow, D.H. (2016). Manual clínico dos transtornos psicológicos. 5ª ed. Porto Alegre: Artmed.
Neto, F.L. (2004). Terapia comportamental cognitiva para pessoas com transtorno bipolar. Rev Bras Psiquiatr 26 (Supl III): 44-6. Disponível em http://www.scielo.br/pdf/rbp/v26s3/22339.pdf
Suppes, T.; Dennehy, E. B. (2009). Transtorno Bipolar. Tradução Marina Fodra. Porto Alegre: Artmed, 2009.
























